- Studio di Venezia - Campo San Luca 4590 (041 522 7196)
- Studio di Mestre - Via P. Impastato, 24 (041 961 229)
Cell. +39 347 601 4364
DOTT. MARCO SABA
GINECOLOGO
Dove Siamo
Dott. Marco Saba
Riceve su appuntamento a:
- Venezia in Campo San Luca 4590
- Mestre in via Peppino Impastato 24 nell’area Porte di Mestre.

Specialista in ostetricia e ginecologia con esperienza ospedaliera, offre visite personalizzate a Venezia e Mestre.
Cell. 347 601 4364
Tel. Venezia 041 522 7196
Tel. Mestre 041 961 229
Lo studio
Servizi Ginecologici

Il dott. Marco Saba è specialista in ostetricia e ginecologia, con lunga esperienza che è stata anche ospedaliera, avendo prestato servizio per molti anni, all'ospedale Santi Giovanni e Paolo di Venezia.
Riceve su appuntamento a Venezia (Campo San Luca 4590 - Tel. 041 522 7196) e a Mestre (in via Impastato 24, area Porte di Mestre - Tel. 041 961 229).
Prende appuntamenti veloci e risponde personalmente al telefono (al suo numero diretto 347 601 4364), potendo in questo modo distinguere le eventuali urgenze. Dedica ad ogni appuntamento tutto il tempo che il caso richiede, oltre lo stretto necessario, offrendo alle sue pazienti la possibilità di esporre con calma il loro caso ed avere risposte esaurienti.
Garantisce continuità di assistenza anche al di là della visita, essendo sempre disponibile al cellulare senza figure intermedie.
Considera questa disponibilità all'ascolto e all'informazione indispensabile per un buon rapporto con le sue pazienti.
Per quanto riguarda le primissime visite, le nuove arrivate saranno messe a loro agio senza l'imbarazzo di trovarsi di fronte a "un" ginecologo, e troveranno quello che cercavano.
Si occupa di tutto ciò che concerne la sua professione, con PAP test, HPV, Ecografie "Office", sterilità, contraccezione ormonale e meccanica (spirale), gravidanza, menopausa, infiammazioni e infezioni uro-genitali.
Dedica una particolare attenzione alla prevenzione dei tumori femminili.
Ha una seconda specialità, in endocrinologia, quindi è in grado di valutare gli aspetti ormonali delle questioni ginecologiche.
Di seguito fornisce alcuni brevi spunti che riguardano solo alcuni di questi argomenti, limitandosi a certi loro aspetti che possono essere utili a chiarire i suoi orientamenti e ad arricchire la conoscenza di cose già note ma mai abbastanza. In particolare i problemi della menopausa non sono abbastanza capiti nella loro grande importanza.
Orientamenti
Approfondimento
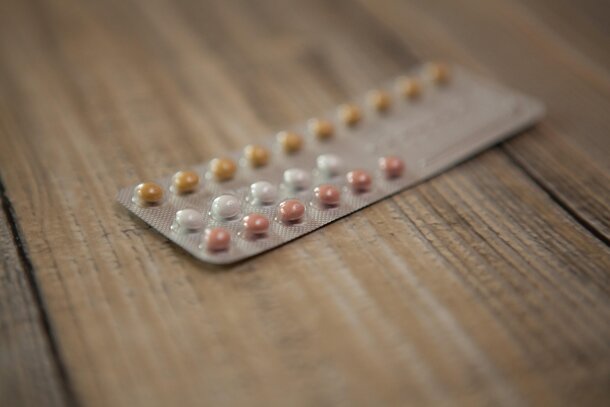
Ciclo e Pillola
Il Ciclo Ormonale Femminile
La regolarità del ciclo ormonale femminile dipende da automatismi ed equilibri così delicati da potersi alterare facilmente, portando ad ogni genere di irregolarità relative all'ovulazione, la frequenza, la quantità e la durata delle mestruazioni, e anche a possibili dolori mestruali più forti del normale.
In tutti questi casi sarà dato il giusto peso all'influenza che su questi meccanismi possono avere l'ambiente (famiglia scuola società lavoro amicizie) e le variazioni di peso, l'attività fisica, gli affetti, le motivazioni, il carattere ecc. Ciò avviene attraverso strutture nervose situate alla base del cervello, in gran parte indipendenti dalla volontà, che traducono in attività ormonale tutte le percezioni come emozioni, paure, delusioni, aspirazioni, desideri, soddisfazioni, senso di benessere o malessere e molto altro ancora, con infinite sfumature.
E nel corso di un controllo ginecologico sarà presa in considerazione anche l'influenza di altri ormoni come quello tiroideo, l'Insulina, la Prolattina, e gli ormoni del Surrene, fra i quali quelli maschili (che vengono prodotti anche dall'ovaio in quantità rilevante), e un loro aumento causato dallo stress può portare a notevoli interferenze sulla regolarità del ciclo, contribuendo anche alla comparsa dell'ovaio micropolicistico.
I problemi possono partire dalle ovaie stesse, come quando iniziano a declinare per motivi di età, durante la pre-menopausa. E se tante possono essere le cause di queste disfunzioni, altrettanto numerose saranno le cure possibili, ognuna delle quali molto specifica e mirata al singolo caso. Queste cure vanno da una semplice dieta all'uso di integratori e prodotti naturali, per non dire omeopatici, a trattamenti ormonali leggeri e settoriali, che nel loro insieme contribuiscono a plasmare il ciclo femminile intervenendo su questo o quell'aspetto del problema, in maniera davvero molto efficace.
La Pillola
Un discorso a parte merita la pillola anticoncezionale che interviene sul ciclo in maniera più radicale perché, anziché plasmarlo o assecondarlo letteralmente lo cancella, sostituendosi ad esso. Infatti contiene gli ormoni femminili (estrogeni e progestinici) e quindi ne rende inutile la produzione da parte dell'ovaio con un meccanismo cosiddetto feed-back negativo, e blocca l'ovulazione. Nasce come contraccettivo e per la sua efficacia è stata una vera e propria rivoluzione, cambiando la società. Ma ha anche altre conseguenze e vere e proprie finalità curative.
⦁ Scandisce un ritmo scelto a piacere (di solito di 28 giorni) che può essere modificato a volontà per anticipare o ritardare le mestruazioni in caso di necessità. Infatti il flusso mestruale arriva solo quando si interrompe la pillola. Qualche volta può essere proseguito a lungo, senza le pause mensili, allo scopo di non avere mestruazioni per molto tempo, come quando sono particolarmente dolorose, per esempio in caso di endometriosi.
⦁ Agisce in modo semplice ed efficace su tutte le irregolarità del ciclo, qualunque sia la causa. Ad esempio è utilissima nella pre-menopausa. Riduce i dolori mestruali, la quantità del flusso, attenua le eccessive oscillazioni dell'umore (specie nella fase premestruale) ed è in prima linea nel trattamento di patologie anche importanti come ovaio policistico, endometriosi, cisti ovariche funzionali e fibromi uterini.
⦁ E' importante sottolineare che un suo uso anche prolungato non pregiudica la regolarità dei cicli futuri e la fertilità, anzi in alcuni casi viene utilizzata prima dei tentativi di fecondazione assistita per "mettere ordine".
⦁ Non è contro natura perché l'assenza dell'ovulazione si verifica anche in periodi come la gravidanza e (non sempre) l'allattamento. In società più prolifiche della nostra le ovulazioni sono quindi più rare e ciò ci suggerisce che il susseguirsi di continue ovulazioni senza concepimento alla lunga può contribuire alla comparsa di alcune patologie come appunto ovaio policistico e endometriosi.
Effetti collaterali della pillola
C'è il rovescio della medaglia: la pillola può "appiattire" l'umore perché elimina le oscillazioni tipiche del ciclo spontaneo, causare ritenzione idrica con pesantezza alle gambe, aumento di peso, secchezza vaginale (specie se è molto leggera), alterare la flora microbica vaginale e può facilitare la comparsa della candida, dare disturbi digestivi ed altro. Soprattutto spesso riduce il desiderio sessuale perché blocca anche la produzione ovarica degli ormoni maschili (testosterone e altri) che ne sono appunto alla base.
Alcuni di questi effetti collaterali si possono contrastare cambiando il tipo o il dosaggio della pillola (ce ne sono decine in commercio) oppure la via di somministrazione usando l'anello o il cerotto. E' disponibile anche la mini pillola (solo progestinico, senza estrogeni) che è più leggera per la circolazione ma meno sicura, e può essere utilizzata durante l'allattamento o in caso di endometriosi. In ogni caso prima di usare la pillola si devono fare rigorosi esami per evitare rischi, specie vascolari. Se vengono rilevate precise controindicazioni in assoluto la pillola non può esser utilizzata.

Approfondimento
Sterilità
E' l'incapacità o la difficoltà ad iniziare una gravidanza. Le sue cause sono molteplici, maschili e femminili. Quelle maschili occupano un posto di rilievo, sono in aumento, e vanno indagate cominciando dall'esame più noto, che è lo spermiogramma. Ma possono seguire anche altri esami, che sono ormonali, immunologici (anticorpi), e genetici, o rivolti a possibili cause infiammatorie o infettive. Questi qualche volta vengono trascurati e invece sono molto importanti e potrebbero portare a trattamenti che vanno al di là dei classici integratori che solitamente vengono somministrati, per altro utilissimi.
Inoltre è possibile ricorrere alla consulenza di altri specialisti come l'urologo e l'andrologo (specie quest'ultima molto preziosa), i quali possono portare alla diagnosi di un varicocele testicolare o di altri difetti meccanici. Fra le visite specialistiche ha un posto di grande rilievo una possibile consulenza genetica, che riguarderà la coppia.
Le cause femminili, oltre a quelle genetiche, possono riguardare tutti gli organi coinvolti nella riproduzione (ipotalamo, ipofisi, ovaie, utero, tube, vagina, pancreas con l'insulina, tiroide, surrene).
Come si vede c'è molto da spiegare e ricercare e spesso ci vuole tempo e pazienza ma con le cure adeguate le probabilità di riuscita sono molto alte. Se non ci sono risultati e c'è poco tempo a disposizione a causa dell'età sarà data indicazione alle tecniche di fecondazione assistita che, in tutte le sue varianti, ha permesso negli ultimi decenni la nascita di milioni di bambini in tutto il mondo. Ma prima di ricorrere ad essa, si deve sottolineare che c'è spazio per percorrere tutte le altre strade possibili, che quindi non devono essere trascurate. Spesso non si ha cognizione di quanto si possa fare sul versante infiammatorio, infettivo, immunologico, ormonale, vascolare e coagulativo.
Questa lunga lista viene citata proprio per dare l'idea di quante sono le direzioni possibili di ricerca. E questi tentativi si possono effettuare anche nei mesi che passano fra eventuali ripetuti percorsi di fecondazione assistita non andati a buon fine. Alcune volte i fallimenti sono dovuti non a difficoltà a concepire o a produrre un embrione, ma al suo mancato sviluppo all'interno dell'utero dopo l'impianto, per un'incapacità dell'endometrio a contribuire efficacemente alla sua crescita. In tal caso si tratta più propriamente di infertilità e i trattamenti possono essere orientati diversamente, volti soprattutto a migliorare l'ospitalità dell'ambiente intrauterino o dell'organismo materno nel suo complesso.
In ogni caso qualunque fallimento servirà ad aumentare le possibilità di successo di tentativi futuri. Si dovrebbe essere ottimisti e coltivare la sensazione di essere ogni volta più vicini al traguardo. Infatti l'aspetto psicologico è importantissimo perché la serenità è una componente essenziale di una buona riuscita, anche se è difficile da conseguire proprio a causa dell'incertezza e lo stress indotti da queste circostanze, che invece sono dannosissimi. Ma la completezza dell'informazione e la comprensione dei meccanismi che sono alla base del concepimento, permetteranno ad una donna (o meglio ad una coppia) di padroneggiare meglio la situazione e di raggiungere appunto una certa tranquillità.

Maternità
Gravidanza
Il Percorso
Quando inizia una gravidanza si apre un periodo di grande aspettativa e ci si adopera perché tutto vada bene. Negli ultimi decenni sono stati fatti enormi progressi nella diagnosi e nel trattamento di possibili problemi e le donne possono essere ancora più fiduciose nel buon esito della gestazione. Ad esempio sono molto diminuiti i casi di gestosi (con pressione arteriosa alta) e di diabete gestazionale e una sempre maggiore attenzione alla dieta e all'uso di integratori ha ridotto gli eccessi di aumento di peso con le sue conseguenze.
Anche in caso di importanti difficoltà a portare a buon fine la gravidanza, oggi sono disponibili trattamenti molto efficaci, che riguardano soprattutto la circolazione placentare. Se queste difficoltà sono prevedibili in anticipo, i trattamenti possono iniziare già prima della gravidanza e risultare più utili.
Il ginecologo che segue una gestante diventa il terminale di tutte le aspettative e farà in modo che non si trasformino in ansie, affinché questo passaggio, così desiderato, sia il più sereno possibile.
Una donna incinta potrà ricevere fin da subito una "scaletta" degli esami previsti e del loro scopo, perché tutto abbia un senso e lei possa accettare più volentieri di sottoporsi a questo onere, che purtroppo è anche finanziario. Specie nel primo trimestre ci sarà da orientarsi fra la quantità di indagini possibili riguardo a possibili alterazioni cromosomiche del bambino (ecografie molto approfondite, ultra screen, G-test, villocentesi, amniocentesi). A una gravida sarà offerto continuo supporto, al di là dei controlli periodici, con libertà assoluta ad esempio di fare telefonate e mandare messaggi sul cellulare a chi la segue.
Pressione arteriosa
Una cosa semplice ma importantissima, sarà misurare spesso la pressione arteriosa. Molto utile avere in casa o a portata di mano un apparecchio della pressione, la quale di solito si abbassa in gravidanza ma verso la fine può risalire anche pericolosamente in maniera subdola, cioè senza che altri sintomi o altri esami possano mettere in allarme. Questa risalita non sempre è pericolosa ma può rivelare un malfunzionamento della placenta. Si deve ricordare la grande importanza della dieta. Saranno date indicazioni molto precise su quantità, qualità, e ritmo di assunzione del cibo.
Nel terzo trimestre, oltre a seguire un corso di preparazione al parto che è sempre utilissimo, la gestante potrà ricevere dal suo ginecologo interessanti informazioni sul meccanismo del parto anche per averne meno timore. Queste informazioni si sono sempre rivelate preziose. Chi scrive ha contribuito a formare molte ostetriche attive nella nostra zona di Venezia, Mestre e Treviso e ha fatto nascere migliaia di bambini.

Menopausa
Una seconda vita
Grazie all'allungamento della vita media una donna adulta può passare quasi più tempo in menopausa che nell'età fertile. Praticamente una seconda vita trascorsa senza gli ormoni femminili, perché le ovaie non li producono più. Ciò è ben noto ma per lo più non è compreso nella sua grande importanza. Si tratta infatti di un lungo decadimento che non dovrebbe essere confuso con il naturale invecchiamento, e come tale accettato, perché sarà aggravato moltissimo dalla mancanza di questi ormoni. Infatti essi contribuiscono in maniera determinante a sostenere ogni singola parte del corpo, non solo gli organi genitali (che ne sono i beneficiari più evidenti) perché tutti i tessuti possiedono dei recettori sensibili agli estrogeni, al progesterone, e anche agli ormoni maschili.
Questi ultimi (testosterone e altri) sono prodotti dalle ovaie in quantità molto rilevante e appartengono a tutti gli effetti alla famiglia degli ormoni femminili. Sono importanti per il benessere dei genitali esterni e fondamentali per l'energia muscolare, la vivacità, il desiderio e molto altro ancora. La loro mancanza in menopausa si farà sentire molto presto. Nel loro insieme questi ormoni sessuali sono essenziali per la riproduzione e non sono indispensabili per la vita (come invece l'insulina e l'ormone tiroideo) ma lo sono per la sua qualità, cioè per la salute. Si può ben dire che se una donna mantenesse i suoi ormoni per tutta la vita, la passerebbe molto meglio.

Menopausa
Disturbi
Disturbi Precoci
Le fumane (propriamente turbe vasomotorie) compaiono già in pre-menopausa perché si accompagnano al tentativo dell'organismo femminile di stimolare con più forza le ovaie che sono quasi esaurite, attivando centri nervosi che coinvolgono anche la termoregolazione. Quando questo tentativo si rivela ormai inutile si riducono e qualche volta spariscono. Hanno intensità variabile e possono causare insonnia, che è uno dei fastidi più frequenti.
L'instabilità emotiva e il calo del desiderio (dovuto anche a disturbi vaginali come la secchezza), compaiono anch'essi molto presto e possono stabilizzarsi nel tempo. Il metabolismo tende già a rallentare. Questi e altri problemi possono anche non esserci e alcune donne si dicono felici di non avere più le mestruazioni ma di solito spingono a cercare soluzioni rapide ed efficaci. Certamente non è questo il momento di cominciare con sonniferi e psicofarmaci.
Disturbi più tardivi
Compaiono lentamente, non sono transitori ma duraturi e tendono a peggiorare con l'età. Inizialmente poco evidenti spesso non vengono presi molto sul serio, ma con il tempo costringono ad affrontarli uno per uno. E' inutile elencarli tutti ma riguardano molto da vicino il sistema urinario, osteoarticolare, muscolare, cardiocircolatorio, metabolico, immunitario, e il sistema nervoso centrale e periferico, con le note conseguenze sull'aumento di peso, la debolezza, le difficoltà di deambulazione, i dolori ossei e articolari, l'osteopenia e l'osteoporosi, l'aumento della pressione per problemi cardiaci e di colesterolo e, non ultimi, i problemi cognitivi dell'età più avanzata.

Menopausa
Scelta dei trattamenti
Sia i disturbi precoci che quelli tardivi possono portare a un controllo ginecologico, che sarà occasione di molte osservazioni e discussioni, e queste riguarderanno fatalmente anche la scelta di usare o meno gli ormoni femminili. Questo argomento è molto dibattuto nel nostro ambiente e fra le donne, che continuamente si confrontano tra loro e quindi saranno aiutate nelle loro scelte. La decisione di usare gli ormoni sarà più facile per i disturbi precoci perché potrà essere vista come solo temporanea e perciò meno impegnativa e rischiosa. Sarà più ponderata per disturbi tardivi perché potrebbe durare a lungo ed essere considerata una vera e propria scelta di vita e destare preoccupazioni. In ogni caso una simile scelta non escluderà mai l'uso di integratori e l'adozione di opportuni stili di vita, con la dieta, il movimento, la rinuncia o la diminuzione del fumo e dell'alcol (che è più pericoloso per le donne che per gli uomini) e gli esercizi di autocoscienza, che sono sempre più utilizzati e raccomandabili. Questi stili di vita ora saranno molto più importanti di prima della menopausa.

Menopausa
Propensione alla terapia ormonale sostitutiva
⦁ Le donne che in passato hanno usato la pillola senza problemi, sono generalmente quelle più bendisposte verso terapie ormonali sostitutive, perché sanno già di non avere controindicazioni all'uso di farmaci che contengono estrogeni e progestinici, con la differenza fondamentale (che è anche una buona notizia) che quelli usati in menopausa, sono molto più leggeri, più naturali, e più completi della pillola e soprattutto non peggiorano l'umore e la libido (come invece può fare la pillola), anzi li migliorano radicalmente, specie se possiedono anche un componente ormonale maschile.
⦁ Quelle che non hanno mai potuto usare la pillola a causa di importanti controindicazioni non potranno assumere gli ormoni nemmeno in menopausa, neppure i più leggeri, con delle eccezioni molto interessanti che potranno essere discusse.
⦁ Quelle che in passato hanno dovuto interrompere la pillola per effetti collaterali di rilievo possono provare a prenderli, perché si tratta di cose diverse, come si è visto.
⦁ Le donne che non hanno mai voluto usare la pillola oppure l'hanno assunta mal volentieri per breve tempo solo a scopo anticoncezionale, ora saranno ancora meno disposte a trattamenti ormonali, a meno che non possano cambiare idea, parlandone con il ginecologo. Comunque queste donne di solito sono più brave nella scelta degli integratori e degli stili di vita, proprio perché orientate verso rimedi naturali.
I motivi di questo rifiuto sono tutti importanti, in parte culturali, e possono essere dovuti semplicemente al timore di ingrassare, di appesantirsi o cambiare aspetto oppure al desiderio di farcela da sole. Ma il motivo principale, condiviso, del resto, dalla maggioranza delle donne è il timore che queste terapie possano aumentare il rischio del tumore al seno e (meno) all'utero. Questo è il punto fondamentale che ha allontanato molte donne e anche molti medici dal loro uso. Ma ci sono buone notizie e già da diverso tempo le cose stanno cambiando a favore di queste terapie. Ormai da molti anni sono a disposizione preparati ormonali e simil ormonali (cosiddetti STEAR e SERM) che hanno un azione selettiva e modulata sui diversi organi bersaglio: hanno un effetto estrogenico-proliferativo, quindi utilissimo, sulla maggior parte dei tessuti (come ossa, organi genitali esterni, apparato urinario e sistema nervoso) e all'opposto hanno un effetto anti-estrogenico, quindi protettivo, sui tessuti come quello endometriale e, soprattutto, mammario. Quindi non aumentano il rischio di tumore all'utero e al seno. E' su questo tipo di trattamenti che dovrebbe cadere la scelta. Inoltre la letteratura scientifica negli ultimi tempi ha riabilitato le terapie ormonali più tradizionali (non tutte) sulla base di rivalutazioni statistiche. E un controllo ginecologico sarà anche l'occasione per discutere vantaggi e svantaggi dei cosiddetti ormoni bio-identici. Tutto ciò contribuisce in maniera determinante a ribaltare la percezione che generalmente si ha delle terapie ormonali sostitutive: si può dire quindi che esse siano molto meno osteggiate di prima, quando ne venivano sopravvalutati i rischi e sottovalutati i benefici.
Si tratta dunque di saper scegliere fra le varie possibilità e le vie di somministrazione più opportune in relazione allo scopo da raggiungere nei singoli casi. I risultati sono così buoni da potersi sbilanciare a loro favore.